Long Covid korreliert mit Depression und ist doch nicht „psychisch“
In einer großen schwedischen Studie zeigte sich eine Korrelation vorbestehender psychischer Erkrankungen mit dem Auftreten von Long Covid. Die daraus abgeleitete Hypothese der Studienautor*innen scheint überraschend.

- Personen mit Depression, Angststörung, vorbestehender Fatigue oder Kopfschmerzen haben nach COVID-19 ein erhöhtes Risiko, an Long Covid zu erkranken.
- Die überwiegende Mehrheit der von Long Covid Betroffenen hat aber keine Vorgeschichte an psychischen Erkrankungen.
- Die Studienautor*innen führen die Korrelation nicht auf eine vermeintlich psychische Ursache von Long Covid zurück.
- Sie vermuten viel mehr einen pathophysiologischen Zusammenhang durch chronische Entzündungsreaktionen sowohl bei Depressionen als auch bei Long Covid.
Es gehört zu den belastenden Erfahrungen vieler von Long Covid und/oder von ME/CFS betroffenen Menschen, dass ihre physischen Symptome psychologisiert und damit meist bagatellisiert werden. Diese Erfahrungen machen fast alle Betroffenen im persönlichen Umfeld, aber viel zu oft auch in Arztpraxen und Ambulanzen. Das zieht sich hinauf bis in die Höhen der akademischen Neurologie. Zuletzt erklärte der Leiter der Essener Neurologie in einem Interview zum wiederholten Mal: „Post-COVID ist ganz klar eine psychosomatische Erkrankung“. Die Reaktion von Betroffenen und von Fachkolleg:innen, die sich mit der Materie klinisch und wissenschaftlich beschäftigen, war entsprechend heftig. Die vielen von ihnen zusammengetragenen Forschungsergebnisse zu den körperlichen Ursachen würden den Rahmen dieses Blogartikels bei weitem sprengen.
Vor kurzem erschien allerdings eine Studie, die eine Assoziation von Long Covid mit psychiatrischen Erkrankungen wie Depression und Angststörungen sowie auch mit (vor der Infektion bestehender) Fatigue und Kopfschmerzen nahelegt. Bei oberflächlicher Betrachtung könnte diese Studie denen recht geben, die die psychische Genese propagieren – und sie werden sie bestimmt so verbreiten. Aber in Wirklichkeit ist das alles ein wenig komplexer.
Depressive Menschen haben ein erhöhtes Risiko für Long Covid
Für die Mitte November publizierte Studie aus Schweden erfassten die Forschenden anhand der zentralen Gesundheitsdaten alle Personen der Hauptstadtregion Stockholm mit einer im Jahr 2021 dokumentierten Diagnose Long Covid. Dann erhoben sie, wie viele von ihnen 2019, in den 12 Monaten vor und in den 6 Monaten nach dieser Diagnose zusätzlich eine Diagnose von Depression, Angststörung, chronische Fatigue und Kopfschmerzen erhalten hatten. Personen mit einem Spitalsaufenthalt wegen COVID-19 wurden von der Untersuchung exkludiert. Die Daten der 5589 so erfassten Personen vergleichen die Forschenden mit jenen von 47.561 vergleichbaren Personen ohne Long Covid-Diagnose.
Das Ergebnis: Der Anteil der Personen mit den vier Diagnosen war bei den Personen mit diagnostiziertem Long Covid zu jedem Zeitpunkt höher als in der Vergleichsgruppe – als auch schon vor der Diagnose Long Covid. Wer später Long Covid bekommen würde, hatte bereits 2019 rund eineinhalbmal so häufig eine dokumentierte Diagnose von Depression, fast zweimal so häufig eine Angststörung und zweieinhalbmal so häufig Kopfschmerzen, die schwer genug waren, sie zum Arzt zu führen und diesen zu einem Eintrag in das Register zu veranlassen. (Auffallend ist natürlich die enorme Zunahme des chronischen Fatigue-Syndroms in den 12 Monaten vor der Long Covid-Diagnose. Vermutlich verbergen sich dahinter viele Fälle von Long Covid, als es für dieses noch gar keinen Diagnosecode gab bzw. von ärztlicher Seite noch kaum angewendet wurde.)
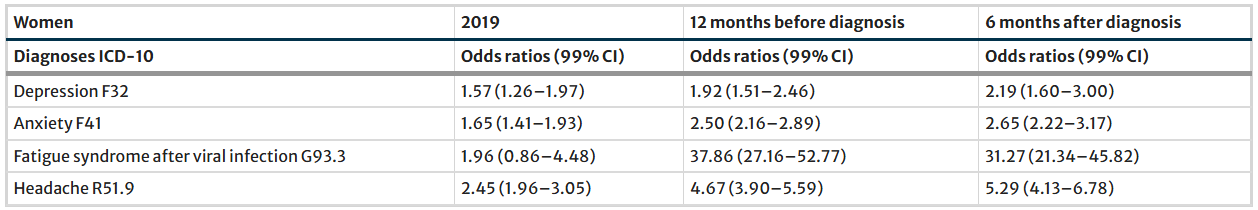
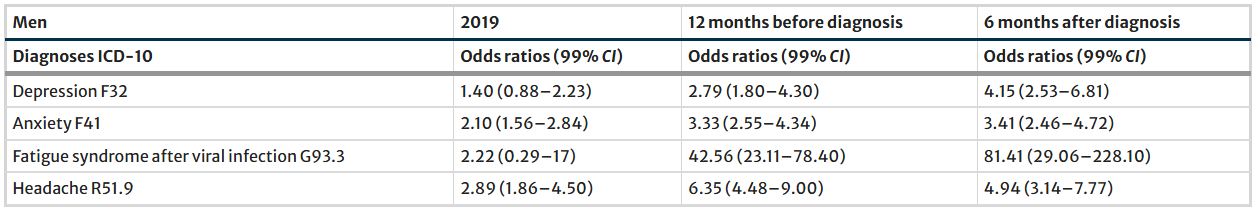
Die Odds Ratio gibt das Verhältnis der einzelnen Diagnosen in den beiden Gruppen wieder. Die absoluten Zahlen zeigen, dass an allen Untergruppen recht wenige Personen eine der Zusatzdiagnosen erhalten hatten. Beispielsweise hatten von den Frauen, die später eine Long Covid-Diagnose bekommen sollten, im Jahr 2019 4,19% eine Depression diagnostiziert bekommen im Vergleich zu 2,71% der Frauen ohne spätere Long Covid-Diagnose.
Das heißt also zusammengefasst, dass einerseits eine Korrelation von vorbestehender Depression, Angststörung, Fatigue und Kopfschmerzen mit Long Covid gefunden wurde, dass aber andererseits die ganz überwiegende Mehrheit der Personen mit Long Covid zu keinem Zeitpunkt eine dieser Diagnosen bekommen hatte.
Das Studienergebnis im Kontext
Wie alle Studien anhand von elektronischen Gesundheitsdaten leidet auch diese unter dem Unsicherheitsfaktor, dass die Häufigkeit von Diagnosen zwangsläufig unterschätzt wird. Erfasst werden nur die Personen, die ihre Beschwerden als stark genug empfinden, medizinische Hilfe zu suchen, und deren Ärzt:innen die Diagnose stellen und diese in das elektronische System eintragen. Das betrifft bei der Depression etc. zu, erst recht aber bei Long Covid mit all dem Stigma – zumal die Krankheit 2021 noch sehr neu war. Dennoch zeigt die Studie anhand des nachvollziehbaren Verlaufs einer klar abgegrenzten Gruppe von Personen eine eindeutige Korrelation von Long Covid mit den erhobenen vorbestehenden Krankheiten.
Ganz neu ist diese Erkenntnis nicht. Bereits 2022 erschien beispielsweise eine prospektive Studie aus Boston, großteils bei Gesundheitspersonal, die einen Einfluss nahelegte ("Associations of Depression, Anxiety, Worry, Perceived Stress, and Loneliness Prior to Infection With Risk of Post–COVID-19 Conditions"). In einem Review von 2024 filterte eine deutsche Arbeitsgruppe aus über 100 Einzelstudien Depression und Angststörung als mögliche Risikofaktoren für Long Covid heraus. ("Psychological factors associated with Long COVID: a systematic review and meta-analysis").
Ist Long Covid also tatsächlich primär eine psychische bzw. psychosomatische Krankheit? Stimmt das Framing, dass die empfindlichen und empfindsamen, die für psychische Probleme anfälligen Personen eher Long Covid bekommen würden?
Schwer vorstellbar bei den Tonnen an Erkenntnissen zu den physischen Grundlagen und den biochemischen Veränderungen, die in den letzten Jahren im Rahmen der Erforschung von Long Covid gefunden wurden. Und auch die in dieser und in früheren Studien gefundene Korrelation beschreibt nur das, was bei einer Minderheit der Betroffenen gefunden wurde. Die überwiegende Mehrheit der von Long Covid bzw. der von ME/CFS betroffenen Personen hat keine Vorgeschichte einer psychischen Erkrankung.
Viel interessanter und möglicherweise auch zielführender als die psychosomatische Schiene erscheint mir eine Hypothese, die die Autor:innen der oben vorgestellten Studie ins Spiel bringen.
Sind chronische Entzündungsreaktionen bei Depression und Angststörung ein Risikofaktor für Long Covid?
Bevor ich auf diese Hypothese eingehe, muss geklärt werden, was wir überhaupt meinen, wenn wir von Long Covid sprechen. Denn Long Covid ist eigentlich keine klar definierte Erkrankung, sondern ein Überbegriff für Langzeitfolgen der Infektion SARS-CoV-2. Eine mögliche, grobe Unterteilung in drei Gruppen schaut so aus:
- Anhaltendes symptomatisches COVID-19 bzw. anhaltende Folgen von COVID-19. Vor allem nach schwerem COVID-19 mit Organschäden, Dekonditionierung bei einem Intensivaufenthalt, etc.
- Durch SARS-CoV-2 induzierte, ausgelöste oder verschlimmerte Erkrankungen, z. B. Thrombosen, Schlaganfälle, Herz-Kreislauf-Erkrankungen, Autoimmunerkrankungen, demenzielle Syndrome. Vor allem bei Personen mit entsprechendem Risikoprofil aufgrund von Vorerkrankungen und Alter.
- Postakutes COVID-Syndrom. Die Form von Long Covid, die in die Richtung des chronischen Fatigue Syndroms geht. Häufig bei jüngeren Personen nach einem milden Verlauf der Infektion.
Die drei Gruppen können sich klinisch bei Diagnostik, Verlauf und Therapie maßgeblich voneinander unterscheiden, aber auch bei der Pathogenese, also dabei, was im Körper geschieht, damit die Symptome entstehen. (Mehr dazu habe ich hier geschrieben: Long Covid: Lost in Definition).
In der nun besprochenen Studie erfolgt – wie so oft – keine Differenzierung der verschiedenen Formen. Aber da es sich großteils um eher jüngere Personen handelt, deren Infektionsverlauf zumindest nicht so schwer war, dass sie im Spital behandelt werden mussten, dürfte es sich in erster Linie um die dritte der drei obigen Gruppen handeln.
Die Studienautor*innen stellen die meiner Meinung nach interessante Hypothese auf, dass bereits bestehende psychische Erkrankungen über chronische Entzündungsreaktionen ein pathophysiologischer Risikofaktor bzw. ein gemeinsames Kennzeichen mit Long Covid sein könnten. Sie weisen darauf hin, dass sowohl Depressionen als auch Angststörungen mit chronischen systemischen Entzündungen assoziiert sind. Bei diesen Krankheiten findet man oft eine pathologische Erhöhung verschiedener Entzündungsmarker. Ähnliches findet man bei vielen Betroffenen von Long Covid.
Daraus leiten die Autor*innen die Vermutung ab, dass diese bereits vorbestehenden Entzündungsprozesse im Falle einer COVID-19-Erkrankung das Risiko für Langzeitfolgen erhöhen könnten, indem sie der COVID-assoziierten Entzündung den Weg quasi bereits vorbahnen. Chronische Entzündungsreaktionen könnten folglich als zentraler gemeinsamer Weg dienen, der sowohl den psychischen Symptomen vor der Pandemie als auch der anschließenden Entwicklung von Long Covid zugrunde liegt. Chronische Entzündung, Neuroinflammation, autonome Funktionsstörung und gestörte Immunantworten würden somit einen Zusammenhang von der Symptombelastung vor und nach der Long Covid-Diagnose erklären.
Mir fehlen definitiv die neurowissenschaftlichen Kenntnisse, um diese Hypothese fachlich zu bewerten, und ich muss auch zugeben, dass ich vor dem Lesen dieser Publikation noch nie von einem möglichen Zusammenhang von Depression und Long Covid auf einer biochemischen Ebene gelesen habe. Aber ich finde jedenfalls, dass es sich um eine hochinteressante Überlegung handelt, die – falls sie sich als richtig erweisen sollte – das Verständnis von Long COVID erweitern und große therapeutische Optionen ermöglichen würde.
Eine fundierte neurowissenschaftliche Einordnung dieser Hypothese wäre jedenfalls sehr interessant.
Nachschlag
Zum Schluss möchte ich noch einmal auf die Psychologisierung von Long Covid und ME/CFS zurückkommen, weil es mir einfach unter den Nägeln brennt.
Christoph Kleinschnitz, Chef der Neurologie Essen, ist gewiss der lauteste Proponent einer rein psychischen Ursache von Long Covid. Seine Ausführungen erfahren nicht nur viel Widerspruch von Fachleuten, die sich wissenschaftlich und/oder klinisch mit der Materie auseinandersetzen. Erschütternd ist auch die Art, wie er sich über Betroffene, Angehörige und Mediziner*innen auslässt, die ihm nicht zustimmen.
Sabine Hermisson, Mutter einer schwer an ME/CFS erkrankten Tochter, hat einige seiner Aussagen und Posts zusammengetragen und auf Bluesky veröffentlicht. Wer möchte, kann sich anhand dieser Originalaussagen ein eigenes Bild machen.
#AusGründen Prof. Kleinschnitz lässt sich beim Thema #LongCovid und #MECFS durchgängig zu üblen Schmähungen gegenüber Patienten, Kollegen, Journalisten und Politikern hinreißen. Das sollte man wissen, bevor man ihn als Journalist:in als vermeintlich "sachlichen" "Experten" befragt.
— Dr. Sabine Hermisson 🦋 (@sabinehermisson.bsky.social) 2025-11-23T15:45:24.271Z

