Mein Feind HARVI (Hospital-Acquired Respiratory Viral Infections)

Substack-Artikel vom 11.12.2023:
Wird sich der Paradigmenwechsel in der Weise, wie wir die Übertragungswege von Infektionskrankheiten sehen (Aerosole!), auch im Gesundheitswesen durchsetzen?
In mehreren europäischen Ländern - unter anderem in Deutschland, der Schweiz und in Österreich - zeigen die Abwasserdaten an, dass wir uns derzeit in der größten Welle der gesamten COVID-19-Pandemie befinden, was die Zahl der Infizierten betrifft.
Ein unwillkommener Anlass sich mit dem Schutz der Vulnerabelsten, den Patientinnen und Patienten im Gesundheitswesen, zu beschäftigen und sich anzuschauen, was es mit HARVI, den Hospital-Acquired Respiratory Viral Infections (im Spital erworbene Atemwegsinfektionen) auf sich hat.
Krankheiten durch Erreger in der Luft - ein zweimaliger Paradigmenwechsel
In einem früheren Artikel habe ich den Paradigmenwechsel in der Vorstellung beschrieben, wie der Mensch zu (Infektions-)Krankheiten kommt:

Ab der Entwicklung der Miasmentheorie durch Hippokrates bis weit ins 19.Jhdt. wurde das Miasma in der Luft als Ursache gesehen. Erst mit dem Aufkommen der Keimtheorie, als Mikroben als Krankheitserreger entdeckt wurden, verschob sich diese Vorstellung. Nun suchte man die Erreger für alle möglichen Krankheiten. Man fand diese auf Händen und im Wasser, man fand sie in Wunden und auf Oberflächen. Etwaige Keime in der Luft ließen sich - Jahrzehnte vor der Entdeckung der Viren - nicht nachweisen. In der Luft schwebende Keime hielt man entsprechend für unwissenschaftlichen Unfug. Wer anderes behauptete, wurde als Scharlatan diskreditiert. Das setzte sich sogar noch fort, als genau diese Übertragung aus der Luft bei ersten Keimen nachgewiesen wurde.
Erst durch die COVID-19-Pandemie setzte endlich eine neuerlicher Paradigmenwechsel ein, diesmal hin zu Aerosolen.
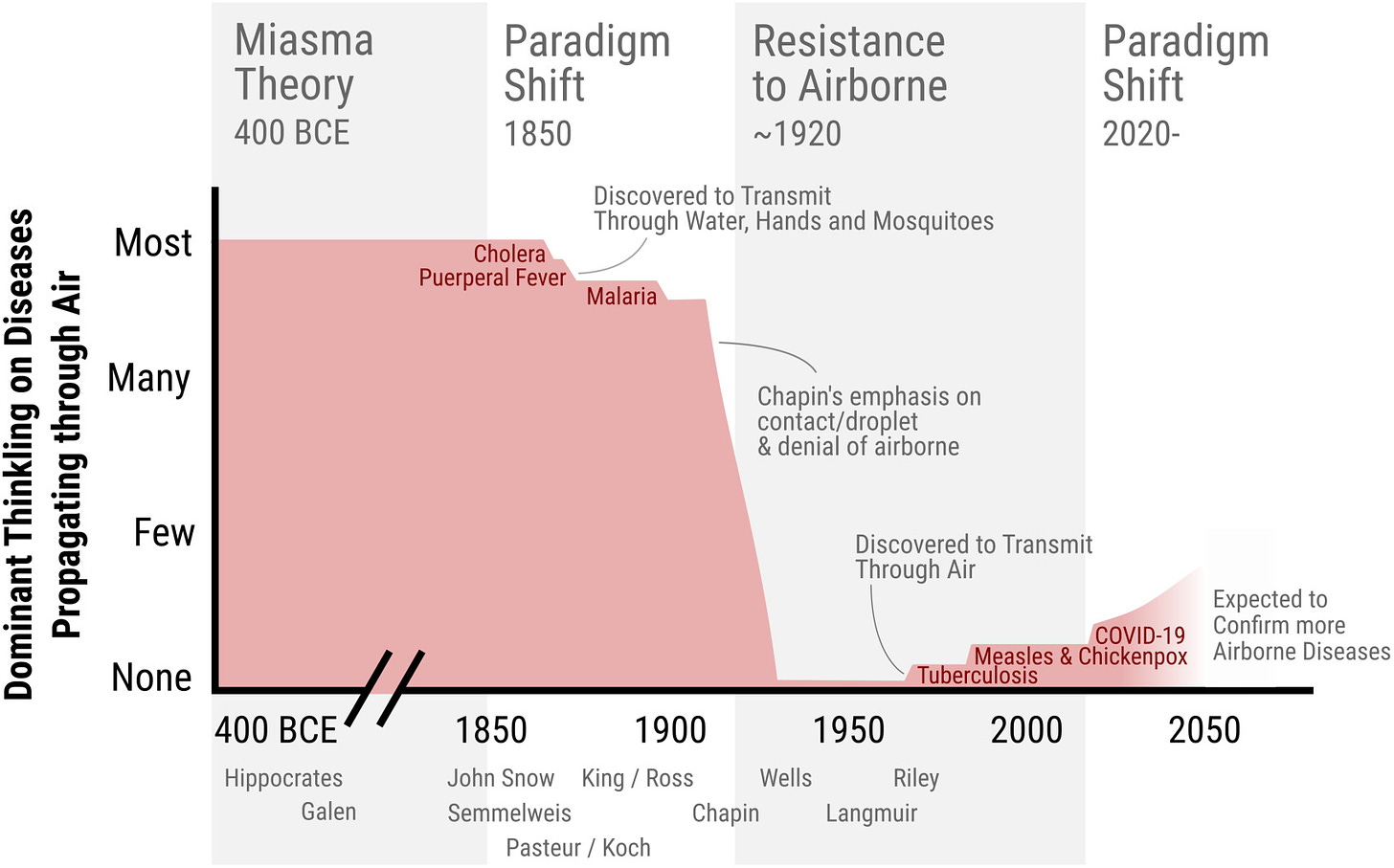
Zu Beginn der COVID-Pandemie war das noch anders. Als wir im Spital die ersten Erkrankten behandelten und uns dabei selbstverständlich auch für Aerosolen schützen wollten, behauptete die WHO noch in einem äußerst schlecht gealterten Tweet “COVID19 is NOT airborne” und bezeichnete die Vorstellung, SARS-CoV-2-Viren könnten stundenlang in der Luft schweben als unwissenschaftliche “misinformation”.
Inzwischen wissen wir natürlich längst, dass sie genau das besonders gut können. Manche Viren wie eben z.B. SARS-CoV-2 werden sogar in erster Linie über Aerosole verbreitet, die beim Sprechen, Singen, Atmen entstehen.
Der Paradigmenwechsel in Gesundheitseinrichtungen lässt sich Zeit
Viren, die durch bloßes Atmen auf andere Menschen übertragen werden können - Viren, die hinlänglich ihre Gefährlichkeit bewiesen haben, insbesondere für vulnerable Menschen - Spitäler und andere Gesundheitseinrichtungen, wo es definitionsgemäß besonders viele dieser vulnerablen Menschen gibt? Man würde meinen, dass der Paradigmenwechsel dort besonders schnell Fuß fast.
Bei den für die Infektprävention zuständigen Behörden merkt man da aber noch sehr wenig, zumindest wenn man sich die offiziellen Portale anschaut. Die Prävention von HAI (Healthcare Associated Infections), also Infektionen, die man sich im Gesundheitswesen zuzieht, gehört zu den wichtigsten Aufgaben dieser Behörden.
Wenn man sich aber anschaut, was das US-amerikanische CDC darüber schreibt, erfährt man was über Infekte von OP-Wunden, über durch Harn- und Venenkatheter eingbrachte Keime etc.

Nicht viel anders schaut es in Europa (ECDC) aus. Händewaschen, auf OP-Wunden aufpassen etc.
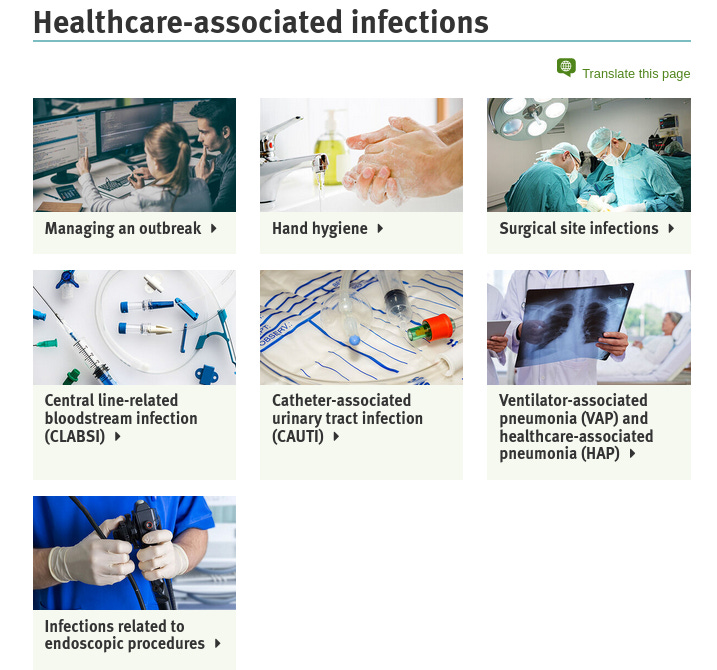
Wie kann man laut österreichischem Gesundheitsministerium HAI vermeiden?
Damit das ja nicht falsch verstanden wird: All das sind sehr wichtige Punkte im Gesundheitssystem! Würden wir diese nicht beachten, würde die Zahl schwerer Infektionen in den Spitälern deutlich zunehmen.
Aber auffallend ist, dass es in all den Präventionsmaßnahmen fast ausschließlich um Kontakt- und Tröpfcheninfektionen geht. Ansteckungen über die Luft fehlen fast völlig in den Konzepten. So als wären wir noch immer in der Zeit vor 2020 und der Übertragung von Krankheiten über Aerosole. Folglich geht es auch nach wie vor fast ausschließlich um Bakterien. Viren kommen vor, wenn es sich um über das Blut übertragene Infektionen wie HIV, Hepatitis B und C oder wenn es sich um hochinfektiöse Viren wie Masern oder Influenza handelt. Bei diesen vertraut man offenbar darauf, infektiöse Personen früh genug zu identifizieren und zu isolieren. Ein Trugschluss.
Mein Feind HARVI
Im Spital erfolgte Ansteckungen durch respiratorische Viren - auf englisch mit dem schönen Akronym HARVI (Hospital-Acquired Respiratory Viral Infections) versehen - wurden schon in den 1970er Jahren beschrieben, blieben aber großteils unbeachtet. Siehe oben. (Anm.: Respiratorisch bezeichnet natürlich den Weg der Übertragung. Im Körper ist COVID-19 genauso wenig rein respiratorisch wie z.B. die Masern. Es sind Viren, die zu Systemerkrankungen führen können.)
HARVI sind durch drei Punkte definiert:
- Symptomatik einer Infektion der unteren oder der oberen Atemwege
- Nachweis eines respiratorischen Virus. (Meist: Adenovirus, endemisches humanes Coronavirus, humanes Metapneumovirus, Influenza A/B, humanes Parainfluenzavirus, RSV, Rhinovirus, Enterovirus und inzwischen auch SARS-CoV-2)
- Auftreten im Spital nach der maximalen Inkubationszeit für das jeweilige Virus
Weil HARVI im Vergleich zu anderen Spitalsinfektionen historisch bedingt vernachlässigt wurden (und werden), gibt es kaum Studien dazu. Und die wenigen, die es gibt, sind Beschreibungen aus einzelnen Spitälern.
Eines der wenigen Beispiele ist eine Studie aus einem großen Spital in Rhode Island, wo 2015 über einen Zeitraum von 12 Monaten sorgfältig im Spital aufgetretenen viralen respiratorischen Infektionen untersucht wurden (“Hospital-Acquired Respiratory Viral Infections: Incidence, Morbidity, and Mortality in Pediatric and Adult Patients”). Dabei wurden bei Erwachsenen 5 HARVI-Fälle pro 10 000 Patienten erhoben, bei Kindern waren es 44 Fälle pro 10 000. 13% der Betroffenen starben. 63% der Fälle traten im Herbst und Winter auf - mit anderen Worten: 1/3 trat außerhalb der klassischen Erkältungssaison auf. Die Inzidenz sei vergleichbar mit Infektionen durch antibiotikaresistente Bakterien vor Einführung spezifischer Maßnahmen (Zahlen dazu habe ich aber keine gefunden). Also alles andere als vernachlässigbar.
Dann kam COVID-19
SARS-CoV-2 hat mehrere Eigenschaften, die es zu einer fast perfekten HARVI machen. Neben der äußerst hohen Infektiosität ist das insbesondere der hohe Anteil an Ansteckungen durch Infizierte, die (noch) keine Symptome haben. In einer Studie in 288 Spitälern in den USA wurden von 171.564 mit COVID-19 hospitalisierten Personen 4,4% erst im Spital PCR-positiv. (“Assessment of Hospital-Onset SARS-CoV-2 Infection Rates and Testing Practices in the US, 2020-2022”).
Andererseits zeigte die Pandemie, dass sich HARVI durch die Infektionsschutzmaßnahmen verhindern lassen, was sich schon zu Beginn der COVID-19-Pandemie zeigte. In einer Studie mit dem schönen Titel “Unintended consequences of infection prevention and control measures during COVID-19 pandemic” wurde im größten Spital von Singapur untersucht, was mit den HARVI nach Beginn der COVID-19-Maßnahmen passierte. Kurz zusammengefasst: Sie verschwanden praktisch völlig, wie man in der Grafik ab Februar 2020 sieht. Die HARVI-Inzidenz sank von 9,69 auf 0,83 Fälle pro 10.000 Patiententagen.
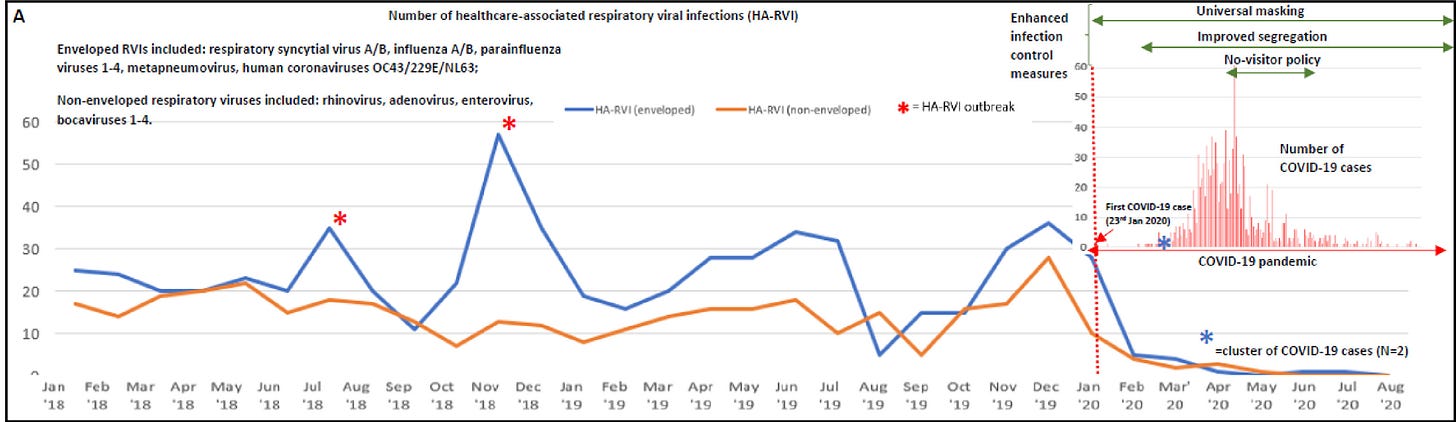
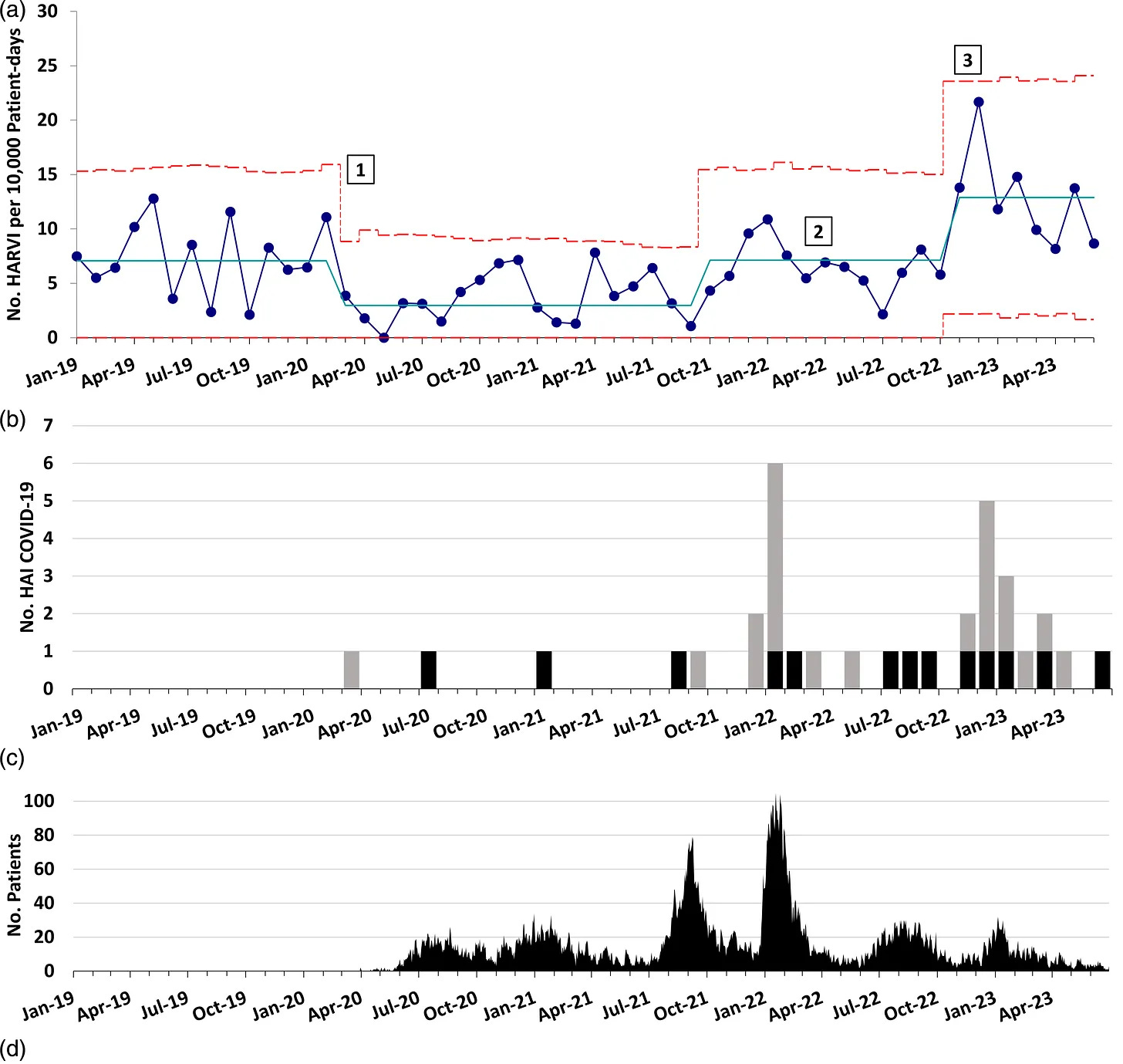
Der gegenteilige Effekt wurde nach Aufheben der Maskenpflicht im Gesundheitsbereich gesehen. In einem großen Kinderspital in Dallas, Texas, wurde die generelle Maskenpflicht für Personal und Besucher am 8.11.22 aufgehoben und durch das nur mehr bei Patientenkontakt verpflichtende Tragen von medizinischen Masken (“OP-Masken”) ersetzt (“Healthcare-associated respiratory viral infections after discontinuing universal masking”). Anschließend kam es zu einem hochsignifikanten Anstieg der HARVI, die Zahlen blieben auch nach Abflachen der Welle hoch. Während aber die Zahl der Spitalsinfektionen mit COVID-19 deutlich anstiegen (b in der Abbildung), war die Zahl der stationären Aufnahmen mit COVID-19 vergleichsweise gering (c). Man kann also davon ausgehen, dass der Anstieg der Infektionen tatsächlich durch “gesunde” Besucher und Personal hervorgerufen wurde und nicht einfach das pandemische Geschehen widerspiegelte wie z.B. mit der ersten Omikron-Welle im Jänner 2022.
Zusammenfassung
Der Paradigmenwechsel bei der Bewertung der Übertragungsrouten von Infektionserkrankungen muss zu einer Erweiterung der Infektionsschutzmaßnahmen im Gesundheitsbereich führen, wo sich die vulnerabelsten Personen befinden. Als Folge der AIDS-Pandemie wurde es in den 1980er Jahren selbstverständlich, bei Blutabnahmen Gummihandschuhe zu tragen. Das war reiner Selbstschutz. Wird als Folge der COVID-19-Pandemie das Tragen von FFP2-Masken selbstverständlich? Zum Selbstschutz und zum Schutz unserer Patientinnen und Patienten? Zumindest in Zeiten mit erhöhten Infektionsgeschehen? Werden eventuell sogar weitere Maßnahmen der Lufthygiene ergriffen?
Wieder zum Status quo vor der Pandemie zurückzukehren, bedeutet etwas zu übersehen. Oder in den Worten eines Artikels aus dem Journal Annals Of Internal Medicine vom August dieses Jahres (“Lessons From the COVID-19 Pandemic: Updating Our Approach to Masking in Health Care Facilities”):


