Viren in der Spitalsluft
Nicht überraschend: Eine Studie weist SARS-CoV-2 in Spitalsluft nach. Wird die Krankenhaushygiene irgendwann reagieren?

- Eine australische Studie zeigt: Selbst bei guter Luftqualität kann in der Spitalsluft reichlich SARS-CoV-2 gefunden werden.
- Das betrifft v.a. den Warteraum und die Erstversorgungsambulanz der Notfallaufnahme.
- Auf der Intensivstation wurde vergleichsweise wenig Virus detektiert.
- In den Spitälern befinden sich besonders viele Risikopersonen.
- Frischluftzufuhr ist gut, aber nicht ausreichend.
Spitäler sind kein Ort, an dem man vor Infektionen gut geschützt ist. Das ist eines der Argumente, wenn Angehörige – seltener die Patient:innen selber – bitten, dass die Oma oder der Opa doch sicherheitshalber noch ein paar Tage länger im Spital bleiben sollte. Die krankenhaushygienischen Bemühungen zur Prävention von Infektionen mit Durchfallerregern oder multiresistenten Bakterien, zur Verhinderung von Infektionen bei Operationen oder anderen invasiven Eingriffen sind umfassend und wirkungsvoll. Die Ansteckung über die Luft wurde in den Ambulanzen und auf den Bettenstationen abgesehen von Sonderfällen wie der offenen Tuberkulose oder den Masern vergleichsweise stiefmütterlich behandelt. In den Grippewellen gibt es manchmal eigene Bettenstationen, in denen die Kranken kohortiert werden. Meist sollen Zimmer, in denen die Infizierten zusammengelegt werden, ausreichen.
Ansonsten gab es kaum hygienische Maßnahmen gegen die Ansteckung über die Luft. Das hat sich auch durch die COVID-Pandemie nicht wesentlich geändert. Die Maskendichte ist definitiv größer geworden, aber bleibt in aller Regel eine freiwillige Angelegenheit. In einem früheren Blogartikel habe ich über dieses Problem und über die (spärliche) Fachliteratur zur Verhinderung von HARVI, den im Spital erworbenen respiratorischen Infekten geschrieben:

Den Nachweis der Übertragung über die Luft gäbe es schon seit Langem. Doch die Erkenntnisse setzten sich bei den maßgeblichen Gesundheitsbehörden bis zur WHO lange nicht durch. Carl Zimmer beschrieb den verschlungenen Weg, bis sich die air-borne transmission, die Übertragung über die Luft, endlich doch durchsetzte, in seinem beeindruckenden Buch, das letztes Jahr erschienen ist:

Im Falle von COVID-19 erbrachte eine Studie mit einem Konzept aus den 1950er Jahren den endgültigen Beweis für die Übertragung über die Luft. In einer Versuchsstation in Südafrika wurden Personen mit einer frischen COVID-Erkrankung einquartiert, die Luft aus ihren Zimmern wurde zu Hamstern geleitet, von denen sich der Großteil ansteckte:
Die Ansteckung mit SARS-CoV-2 über die Spitalsluft hat Konsequenzen. In einer Studie mit Daten von 288 Spitälern in den USA hatten sich fast 5% der mit COVID-19 stationär behandelten Personen erst im Spital angesteckt ("Assessment of Hospital-Onset SARS-CoV-2 Infection Rates and Testing Practices in the US, 2020-2022"). Die Daten stammen aus den Jahren 2020 bis 2022, als vielerorts in Gesundheitseinrichtungen noch Maskenpflicht herrschte und alle Patient:innen vor der Aufnahme auf SARS-CoV-2 gescreent wurden. Es ist anzunehmen, dass der Anteil der erst im Spital infizierten Personen inzwischen höher ist.
Aber wo im Spital findet sich SARS-CoV-2 in der Luft? Dieser Frage ging eine australische Forschungsgruppe in einer kleinen, vor wenigen Tagen publizierten Studie nach.
SARS-CoV-2 in der Krankenhausluft
Die Studie wurde im australischen Sommer 2023/2024 und in einer kurzen Winterperiode im Juli 2024 in einem Spital in Sydney durchgeführt ("Detection of SARS-CoV-2 in aerosol and surface samples in high acuity hospital settings during community epidemic waves – implications for risk-based infection control.").
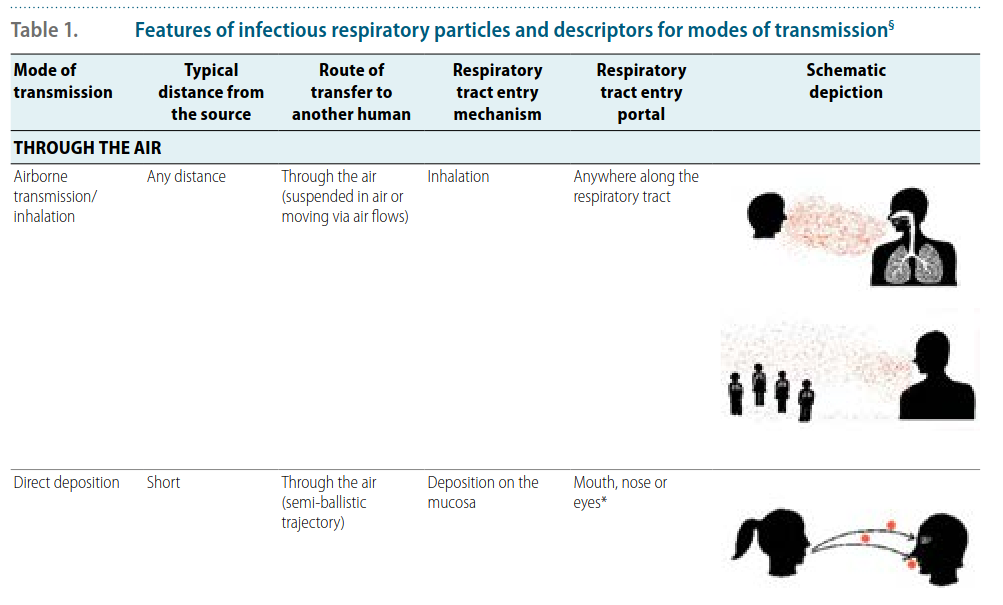
Das Forschungsteam führte in der Notfallaufnahme und auf der Intensivstation Probemessungen von SARS-CoV-2 in der Luft und auf Oberflächen durch. Weiteres bestimmten sie den CO₂-Gehalt der Luft als Parameter für die Luftqualität. Wer den Betrieb in den Spitälern kennt, wird kaum überrascht sein, dass in der Notfallaufnahme mit 50% deutlich mehr Proben positiv waren als auf der Intensivstation mit 21%. Hotspots der Notfallaufnahme waren dabei der Bereich der Akutversorgung von Patient:innen (9 von 13 Proben positiv) und der Wartebereich (6 von 12 Proben positiv).
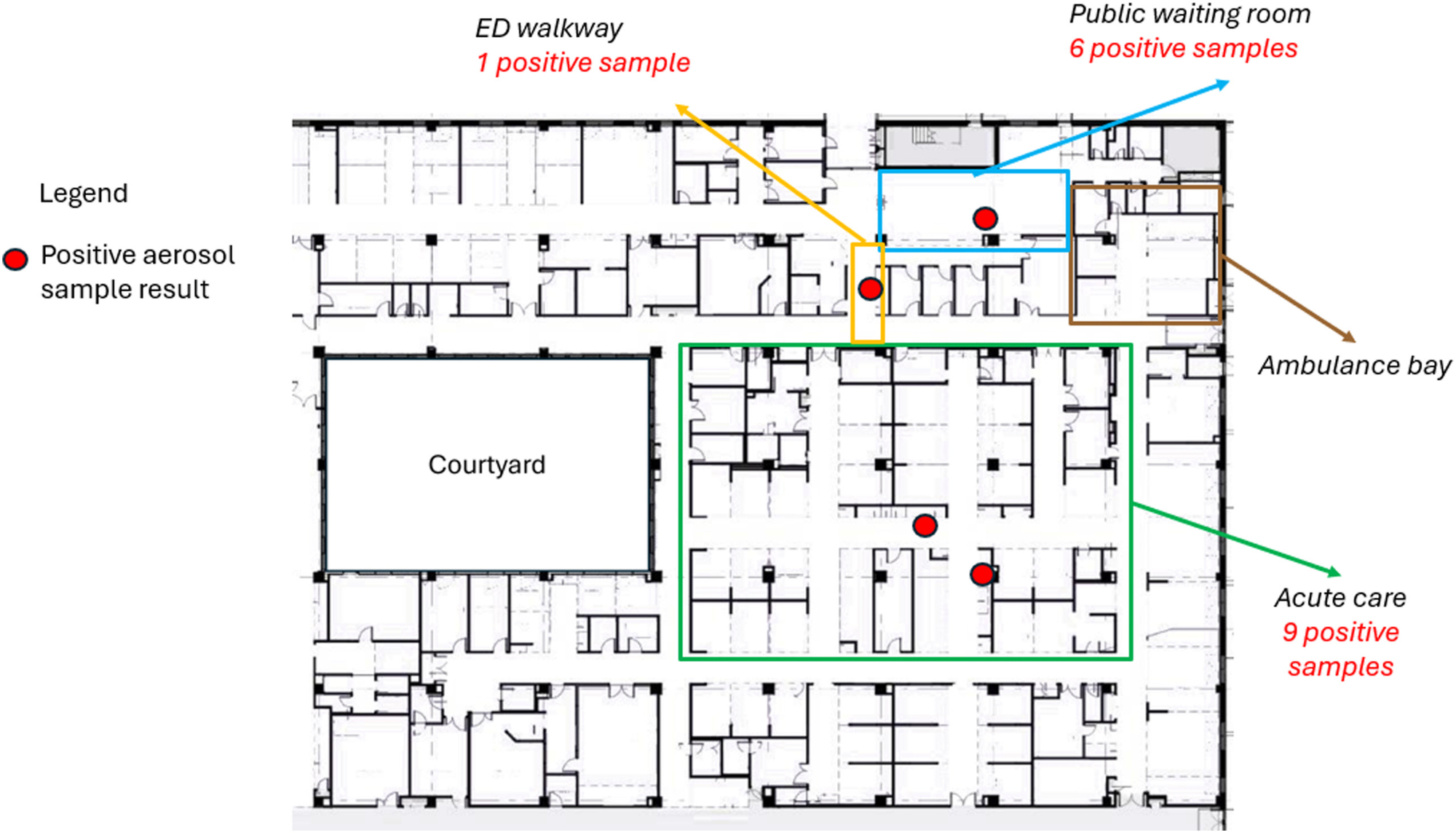
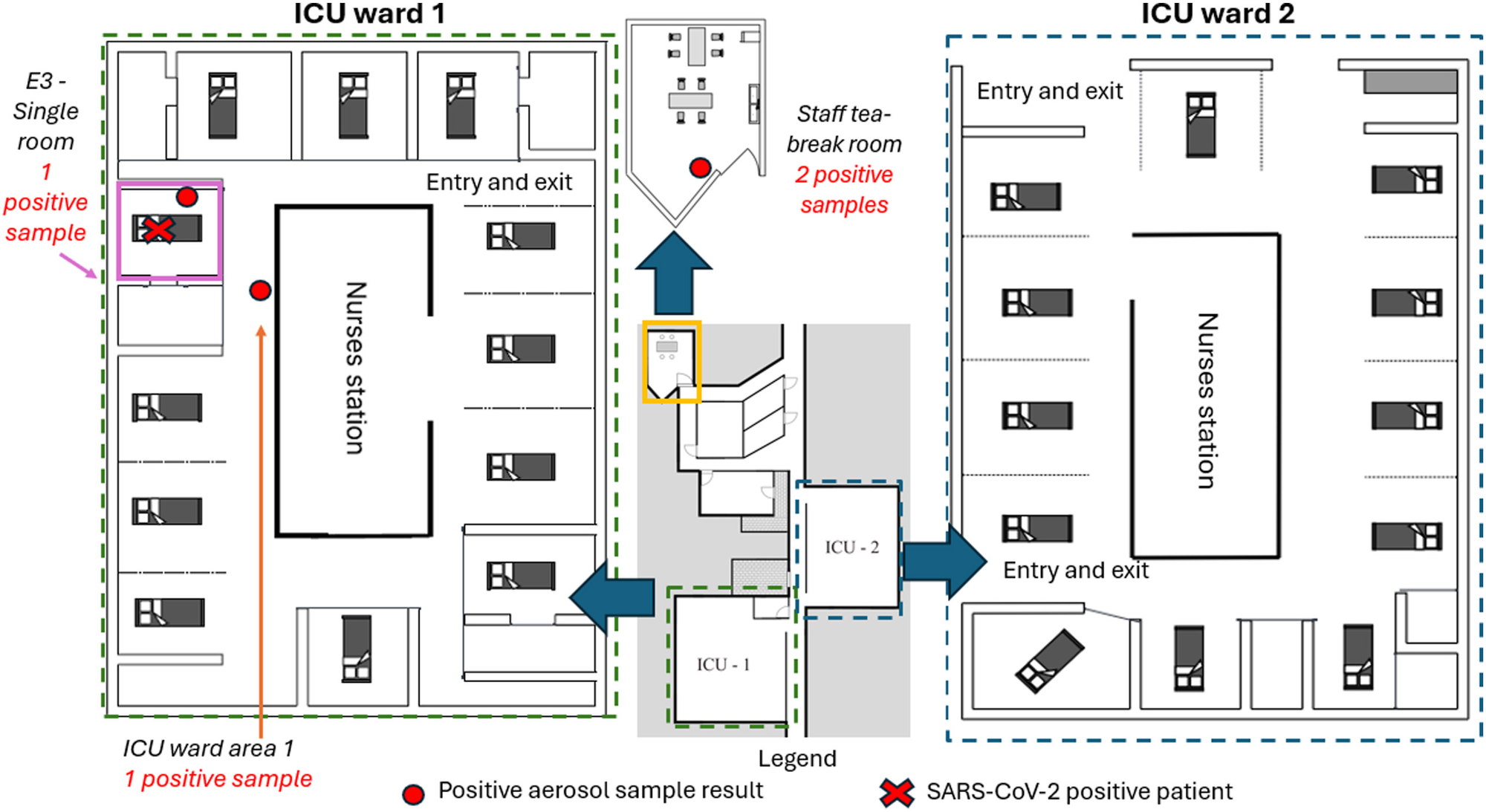
Auf der Intensivstation wurden nur vier Luftproben positiv auf SARS-CoV-2 getestet. Das waren je eine Probe im Isolationszimmer, in dem eine an COVID erkrankte Person behandelt wurde, und - trotz Infektionsschleuse - auf dem Flur vor dem Zimmer. Die anderen beiden positiven Proben wurden im Sozialraum des Personals entnommen. (Auch das überrascht mich nicht.)
Die parallel erfolgten CO₂-Messungen zeigten, dass die Luftqualität durchgehend gut bis sehr gut war. Die CO₂-Werte lagen in der Notfallaufnahme durchschnittlich bei 669 ppm, auf der ICU bei 522 ppm, die höchsten Werte lagen bei 850 ppm. Im Durchschnitt war der CO₂-Wert bei den positiven Samples etwas höher als bei den negativen Samples, der Unterschied war nicht sehr groß und nur ganz knapp statistisch signifikant.
Von den Oberflächenproben waren übrigens nur zwei positiv. Beide wurden im COVID-Zimmer der Intensivstation entnommen. Die Ansteckung über Kontaktinfektionen scheint bei COVID-19 auch im Spital kaum relevant zu sein.
Die Studie im Kontext
Es handelt sich um eine kleine Studie aus einem einzigen Spital. Der Wert der Studie ist, dass jetzt - erst jetzt - SARS-CoV-2 in der Luft von Krankenhausbereichen nachgewiesen wurde, in denen keine Aerosol produzierenden Tätigkeiten und Therapien wie Inhalationen mittels Zerstäuber oder Tubuspflege bei intubierten Menschen stattfinden. Aus braucht auch nicht die unmittelbare Nähe zu infizierten Personen. Virenbeladenes Aerosol kann lange in der Luft verbleiben und bei entsprechender Luftströmung auch gewisse Strecken zurücklegen. Das Ergebnis der Studie ist also alles andere als überraschend: Das, was wir über Aerosole und Viren wissen, trifft auch in den Spitälern zu.
In dieser Studie wurde nicht erhoben, wie infektiös die in der Luft nachgewiesenen Viren waren. Es wurde auch nicht erhoben, ob und wie viele Personen sich angesteckt haben. Zeitlich ist aber auffallend, dass mehrere der positiven Proben gesammelt wurden, als gerade eine neue COVID-Welle begann. Die Spitalsluft war ein indirekter Indikator einer beginnenden epidemiologischen Dynamik.
Hinter den Ergebnissen der kleinen Studie verbirgt sich ein weit größeres Problem. Die Krankenhaushygiene konzentriert sich auch nach der Pandemie weiterhin in erster Linie auf Händehygiene, sterile Spezialbereiche und Abstände von symptomatischen Infizierten. Das ist in Australien offenbar nicht anders als in Zentraleuropa.
Dabei ist das Risiko durch COVID-19 und andere spitalsassoziierte respiratorische Virusinfekte (HARVI) keineswegs trivial. Die Studienautor:innen weisen darauf hin, dass 2023, dem Jahr, in dem der Großteil der Studie stattfand, alleine in New South Wales, Australien, 6007 Personen im Spital mit COVID-19 angesteckt wurden. Von diesen starben 297, was einer Mortalität von 4,9% entspricht. Das ist exorbitant höher als die Sterblichkeitsrate von 0,1% bei ambulant erworbenen COVID-19-Infektionen im selben Bundesstaat. Bei den stationär aufgenommenen Menschen sind Risikopersonen eben weit überrepräsentiert. Auch das sollte niemanden überraschen.
„Es ist wahrscheinlich, dass wir vor der [COVID-]Pandemie das Ausmaß der Schäden durch im Krankenhaus erworbene respiratorische Virusinfektionen, die durch das Tragen von Masken bei Patienten und Mitarbeitern des Gesundheitswesens vermeidbar gewesen wären, stark unterschätzt haben.“
Das schrieb vor mittlerweile auch schon wieder zweieinhalb Jahren eine Gruppe von Klinikern, Infektiologen und Hygienikern in einem Artikel in den Annals of Internal Medicine ("Lessons From the COVID-19 Pandemic: Updating Our Approach to Masking in Health Care Facilities"). Adäquate Masken bleiben bei Personal, Besuchern und Patienten in vielen Bereichen weiterhin die Ausnahme, selbst in vollen Warteräumen. Von Maßnahmen wie HEPA-Filter ganz zu schweigen.
Und so bleibt unser offener Brief von 2023 weiterhin aktuell:


